
目的:探讨白内障小切口非超声乳化术向超声乳化术转型中的技术转变。
方法:对 2009 年 4 月 - 2009 年 12 月“光明工程”中白内障超声乳化手术转型期 193 例 193 眼的情况进行回顾性分析,同期行小切口非超声乳化吸除术患者 43 例 48 眼作对照。
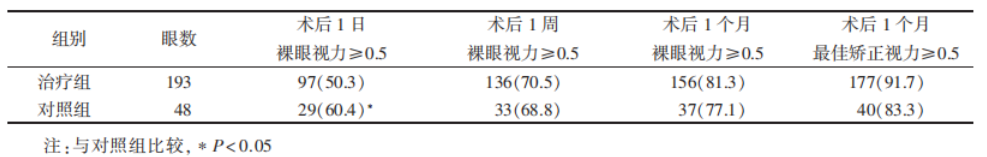
结果:对照组术后第 1 日裸眼视力大于或等于 0.5 的比例高于治疗组(P < 0.05),术后第 1 周、 第 1 个月裸眼视力大于或等于 0.5 及术后第 1 个月最佳矫正视力大于或等于 0.5 的比例,两组比较差异无统计学意义(均 P > 0.05)。对照组术后主要并发症比率均低于治疗组(均 P < 0.05)。
结论:小切口非超声乳化术向超声乳化术转型中,由于技术差异较大,发生后囊破裂和角膜内皮水肿的几率较高,转型此手术要有熟练的显微手术基础、处理并发症的能力和一定的设备条件。
1. 切口:小切口非超声乳化术多为巩膜隧道式切口。而超声乳化术标准切口为透明角膜隧道切口,深约 1/2 角膜厚度,内口在角膜基质内 1.75 ~ 2.0 mm [1],不宜太长,否则会造成撕囊时范围偏小、超核时手柄转动和注吸头抽吸皮质操作困难。
2. 制作囊口:小切口非超声乳化术中,不强调连续环形撕囊。而超声乳化术中连续环形撕囊是晶体超声乳化能否成功的最关键步骤之一,可以预防前囊破口及放射状裂开,同时在水分层后,可使核保持原位以利于蚀刻,并较容易在囊袋内旋转,也可避免乳化头损伤到虹膜 [1]。
3. 水分离和水分层:小切口非超声乳化术中,水分离只需将晶状体核和囊袋分开。超声乳化术中,强调多层水分离:将水分层的针头穿入晶状体核的不同层次,注水进行分层,这样的水分层,不仅使晶状体皮质和囊袋分开,还将晶状体核和皮质分开,乳化时方便自由旋转晶状体核 [2],既有利于核的乳化吸除,又因后囊有皮质的保护而难以破裂。
4. 出核:小切口非超声乳化术中,将晶状体核旋出晶状体囊袋是关键。超声乳化术则强调囊袋内操作,如在前房内进行,很容易造成角膜内皮的损伤。掌握刻槽和劈核技术将核分成四块逐一乳化吸除是初学超声乳化手术者规范的基本操作。协调的双手操作在超声乳化手术中比小切口非超声乳化手术要求更高,要充分发挥侧切口劈钩的作用,使其旋转核、劈核、喂食动作与超声乳化头配合,这样可以将晶状体核分而食之,减少超声能量,减轻眼内组织的损伤。熟悉和掌握超声乳化仪的脚踏功能,使其和手中的超声乳化动作、注吸动作相协调。
5. 转型病例的选择:Ⅳ级核白内障因核太硬,缺乏红色反光,不易环形撕囊,并且不易劈核,超核时超声能量使用较大,容易造成严重的术后角膜水肿,而且这种白内障的晶状体悬韧带多比较松弛,超核施力时容易离断,不宜选择。I 级核白内障因核与皮质、皮质与囊膜间不易分离,超声乳化时不易将其分而食之,也不宜选择。Ⅱ~Ⅲ级核白内障比较安全,要作为首选的病例。同时还应注意避开角膜混浊、瞳孔不能散大等操作困难的病例及配合能力差的患者。
6. 并发症:小切口非超声乳化术向超声乳化术转型中的技术转型初期,出现各种并发症的几率增高。Chan 等 [3] 认为初从白内障囊外摘除技术转向超声乳化技术至少要做 50 例手术才能熟练掌握。防治并发症的发生是提高白内障手术质量的关键 [4]。角膜水肿、后囊膜破裂、玻璃体溢出和不能植入人工晶状体是几乎每位初学者都会遇到的。本组手术患者角膜水肿发生率为 26.42%。小切口非超声乳化术与超声乳化术两种术式都将导致不同程度的角膜内皮损伤。而超声乳化术因个人手术经验、技巧及超声乳化的时间、能量不同而引起内皮细胞损害和丢失也显著不同 [5],对初步转型超声乳化术的医生来说,其发生率可能更高。文献报道,白内障囊外摘除术后囊膜破裂发生率为 1%~2.3%。而超声乳化后囊膜破裂发生率 4.9% ~ 14.7% [6-7],本组手术患者后囊膜破裂发生率为 6.74%。
由此可见,转型此项手术需慎重,一定要有熟练的显微手术基础、处理并发症的能力和一定的设备条件。但只要已具备熟练显微囊外手术技巧的眼科医生能选择合适的病例,好好掌握技术要点,恰当处理并发症,还是能比较顺利、安全地由小切口非超声乳化术向超声乳化术转型。


点击右上角菜单,浏览器打开下载