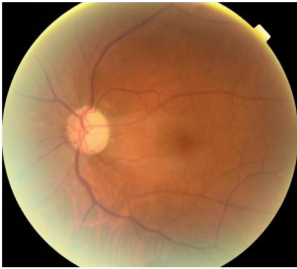
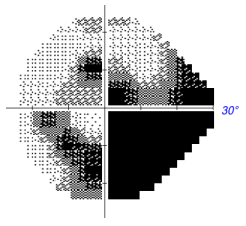
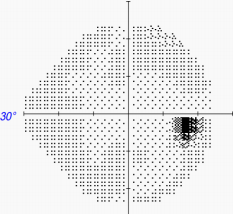
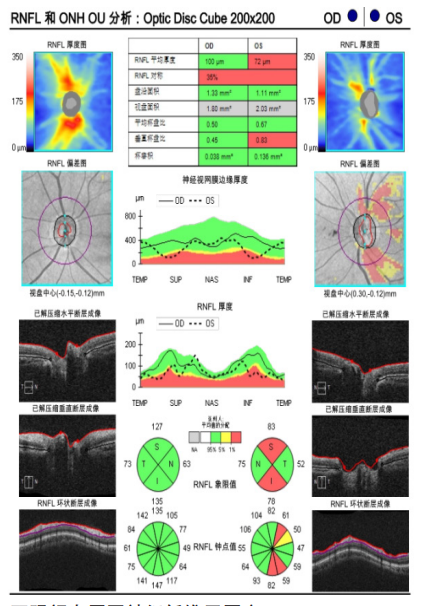
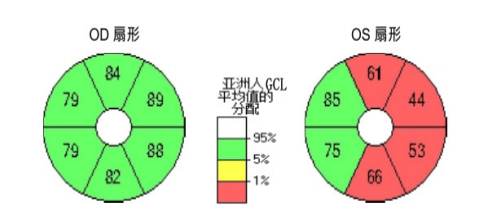
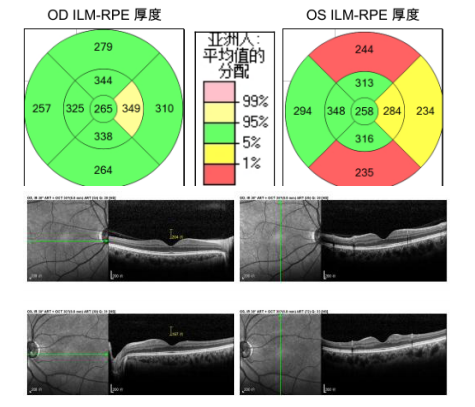
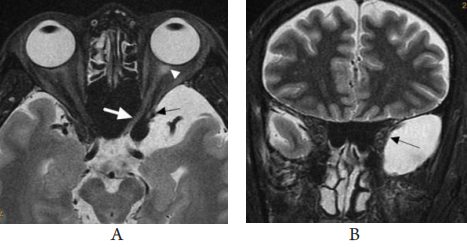
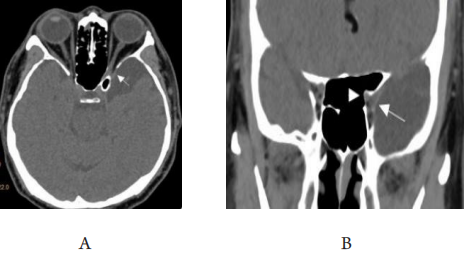
1、Handley SE, ?u?tar M, Tekav?i? Pompe M. W hat can v isual
electrophysiology tell about possible visual-field defects in paediatric
patients[ J]. Eye, 2021, 35(9): 2354-2373.Handley SE, ?u?tar M, Tekav?i? Pompe M. W hat can v isual
electrophysiology tell about possible visual-field defects in paediatric
patients[ J]. Eye, 2021, 35(9): 2354-2373.
2、Alam MS, Haroon K, Alam J, et al. Microsurgical management of
symptomatic intracranial arachnoid cyst: experience of 15 cases[ J].
Bangla J Neurosurgery, 2022, 11(1): 13-17.Alam MS, Haroon K, Alam J, et al. Microsurgical management of
symptomatic intracranial arachnoid cyst: experience of 15 cases[ J].
Bangla J Neurosurgery, 2022, 11(1): 13-17.
3、Adeeb N, Deep A, Griessenauer C J, et al. The intracranial arachnoid
mater[ J]. Childs Nerv Syst, 2013, 29(1): 17-33.Adeeb N, Deep A, Griessenauer C J, et al. The intracranial arachnoid
mater[ J]. Childs Nerv Syst, 2013, 29(1): 17-33.
4、Hasegawa M, Yamashima T, Yamashita J, et al. Symptomatic intrasellar
arachnoid cyst: case report[ J]. Surg Neurol, 1991, 35(5): 355-359.Hasegawa M, Yamashima T, Yamashita J, et al. Symptomatic intrasellar
arachnoid cyst: case report[ J]. Surg Neurol, 1991, 35(5): 355-359.
5、Jin HD, O'Brien J C, Siatkowski RM. Suprasellar arachnoid cyst causing
reversible junctional scotoma[ J]. Am J Ophthalmol Case Rep, 2020,
18: 100720.Jin HD, O'Brien J C, Siatkowski RM. Suprasellar arachnoid cyst causing
reversible junctional scotoma[ J]. Am J Ophthalmol Case Rep, 2020,
18: 100720.
6、Landers J, Tang KC, Hing S. A visual field abnormality: ocular or
cerebral cause?[ J]. Clin Exp Ophthalmol, 2004, 32(2): 219-222.Landers J, Tang KC, Hing S. A visual field abnormality: ocular or
cerebral cause?[ J]. Clin Exp Ophthalmol, 2004, 32(2): 219-222.
7、Menon RK , Wester KG. A boy with arachnoid cyst, a fall, and
temporary and reversible visual impairment[ J]. Pediatr Neurol, 2014,
51(6): 834-836.Menon RK , Wester KG. A boy with arachnoid cyst, a fall, and
temporary and reversible visual impairment[ J]. Pediatr Neurol, 2014,
51(6): 834-836.
8、Shin CJ, Rho M, Won YS, et al. Rapid visual deterioration caused by
posterior fossa arachnoid cyst[ J]. J Korean Neurosurg Soc, 2016,
59(3): 314-318.Shin CJ, Rho M, Won YS, et al. Rapid visual deterioration caused by
posterior fossa arachnoid cyst[ J]. J Korean Neurosurg Soc, 2016,
59(3): 314-318.
9、陶海. 视神经管和管内段神经的显微外科解剖[ J]. 中国临床解
剖学杂志, 1999, 17(1): 81-84.
Tao H. Microsurgical anatomy of the optic canal and intracanalicular
optic nerve[ J]. Chinese Journal of Clinical Anatomy, 1999, 17(1): 81-
84.陶海. 视神经管和管内段神经的显微外科解剖[ J]. 中国临床解
剖学杂志, 1999, 17(1): 81-84.
Tao H. Microsurgical anatomy of the optic canal and intracanalicular
optic nerve[ J]. Chinese Journal of Clinical Anatomy, 1999, 17(1): 81-
84.
10、Kandogan T, Olgun L, Gültekin G, et al. A suprasellar arachnoid cyst
destructing sphenoid sinus: an unusual cause of headache in an elderly
female[ J]. Swiss Med Wkly, 2004, 134(1/2): 28-29.Kandogan T, Olgun L, Gültekin G, et al. A suprasellar arachnoid cyst
destructing sphenoid sinus: an unusual cause of headache in an elderly
female[ J]. Swiss Med Wkly, 2004, 134(1/2): 28-29.
11、Choi KY, Jung S, Kang SS, et al. Technical considerations to prevent
postoperative endocrine dysfunction after the fenestration of
suprasellar arachnoid cyst[ J]. J Korean Neurosurg Soc, 2011, 49(5):
262-266Choi KY, Jung S, Kang SS, et al. Technical considerations to prevent
postoperative endocrine dysfunction after the fenestration of
suprasellar arachnoid cyst[ J]. J Korean Neurosurg Soc, 2011, 49(5):
262-266
12、Ashker L, Weinstein JM, Dias M, et al. Arachnoid cyst causing third
cranial nerve palsy manifesting as isolated internal ophthalmoplegia
and iris cholinergic supersensitivity[ J]. J Neuro Ophthalmol, 2008,
28(3): 192-197.Ashker L, Weinstein JM, Dias M, et al. Arachnoid cyst causing third
cranial nerve palsy manifesting as isolated internal ophthalmoplegia
and iris cholinergic supersensitivity[ J]. J Neuro Ophthalmol, 2008,
28(3): 192-197.
13、Kara?kiewicz J, Lubiński W, Penkala K. Visual evoked potentials in a
diagnosis of a visual pathway dysfunction of a child with an arachnoid
cyst[ J]. Doc Ophthalmol, 2015, 130(1): 77-81.Kara?kiewicz J, Lubiński W, Penkala K. Visual evoked potentials in a
diagnosis of a visual pathway dysfunction of a child with an arachnoid
cyst[ J]. Doc Ophthalmol, 2015, 130(1): 77-81.
14、Raja V, Kumar A, Durnian J, et al. The role of visually evoked potentials
in the management of hemispheric arachnoid cyst compressing the
posterior visual pathways[ J]. J AAPOS, 2010, 14(1): 85-87.Raja V, Kumar A, Durnian J, et al. The role of visually evoked potentials
in the management of hemispheric arachnoid cyst compressing the
posterior visual pathways[ J]. J AAPOS, 2010, 14(1): 85-87.
15、Kural C, Kullmann M, Weichselbaum A, et al. Congenital left temporal
large arachnoid cyst causing intraorbital optic nerve damage in the
second decade of life[ J]. Childs Nerv Syst, 2016, 32(3): 575-578.Kural C, Kullmann M, Weichselbaum A, et al. Congenital left temporal
large arachnoid cyst causing intraorbital optic nerve damage in the
second decade of life[ J]. Childs Nerv Syst, 2016, 32(3): 575-578.
16、刘旭林, 周承涛, 张光辉, 等. 健康人视神经管的CT测量及临床
意义[ J]. 中华耳鼻咽喉科杂志, 2000, 35(4): 275-277.
Liu XL, Zhou CT, Zhang GH, et al. CT measurement and clinical
signi�cance of the optic canal in healthy individuals. Chinese Journal of
Otorhinolaryngology, Head and Neck Surgery, 2000, 35(4): 275-277.刘旭林, 周承涛, 张光辉, 等. 健康人视神经管的CT测量及临床
意义[ J]. 中华耳鼻咽喉科杂志, 2000, 35(4): 275-277.
Liu XL, Zhou CT, Zhang GH, et al. CT measurement and clinical
signi�cance of the optic canal in healthy individuals. Chinese Journal of
Otorhinolaryngology, Head and Neck Surgery, 2000, 35(4): 275-277.