
目的:分析先天性葡萄膜外翻(Congenital ectropion uveae, CEU)继发性青光眼的临床表现、影像学特点和治疗方法。方法:回顾分析就诊于中山大学中山眼科中心诊断为CEU继发性青光眼患者的电子病历资料,收集整理患者的一般情况、视力、眼压、裂隙灯检查、房角镜照相、超声生物显微镜等检查结果,以及手术治疗方式选择和术后随访眼压情况,并结合国内外文献回顾分析总结CEU继发性青光眼的临床特点和诊疗效果。结果:报告两例CEU继发性青光眼患者年龄分别为24岁和11岁,均为男性、单眼发病慢性病程,患眼都为右眼,都不伴有全身异常,最佳矫正视力为手动/40cm-0.16,就诊时平均眼压为37 mmHg,平均中央前房深度为3.45 mm。两例患者查体表现:均角膜透明,瞳孔大小约5-5.5mm,对光反应灵敏,瞳孔缘近360°葡萄膜外翻呈棕褐色,晶状体透明,眼底检查青光眼性视杯凹陷,视网膜平伏。其中24岁患者房角镜检查全周宽角开放,小梁网有色素沉着。超声生物显微镜(ultrasound biomicroscopy, UBM)检查提示右眼虹膜稍向后凹,7点位房角关闭,其余全周房角开放。而11岁患者房角镜检查以及UBM检查均为全周房角关闭。两例患者角膜内皮镜检查均正常。两例患者均诊断为右眼先天性葡萄膜外翻继发性青光眼,眼压高,最大量降眼压药物治疗下不能控制,对24岁患者行小梁切除联合术中使用抗代谢药物、11岁患者行引流阀植入联合术中使用抗代谢药物,术中术后均无明显并发症,至今随访6个月,眼压控制良好。结论:CEU特征性改变为瞳孔缘葡萄膜外翻,常继发青光眼,可表现为开角型、房角发育异常(闭角型),降眼压药物治疗效果有限,通常需要手术治疗。由于CEU继发性青光眼人群以儿童和年轻患者为主,为难治性青光眼,因此抗青光眼术中联合使用抗代谢药物可获得较好的治疗效果。
葡萄膜外翻是以虹膜色素上皮过度增生覆盖于虹膜基质前表面为主要表现的罕见病,分为先天性葡萄膜外翻和继发性葡萄膜外翻。先天性葡萄膜外翻(Congenital ectropion uveae, CEU)最早由眼科医生Wicherkiewicz在1891年和Spiro在1896年首次报告虹膜外翻综合征,至今国内外文献报道百余例,可合并其他眼部和全身异常,尤其是合并继发性青光眼最为多见,推测与神经外胚层和神经嵴发育异常有关。本研究回顾分析2例CEU继发性青光眼病例,综合眼部检查特征,分析其可能的发病机制,并结合既往文献报道的手术方式选择,探讨CEU继发性青光眼这一罕见疾病的临床特点和诊治思考。
本研究为回顾性病例系列研究,回顾性收集了2022年—2024年于中山大学中山眼科中心确诊为CEU合并继发性青光眼患者的病历资料。根据既往文献报道[1],纳入标准如下:1)虹膜色素上皮异常增生通过瞳孔区覆盖至虹膜前表面,呈环形或扇形,界限清楚,表面扁平光滑;2)合并继发性青光眼:经多次眼压测量,眼压>21 mmHg (1 mmHg = 0.133 kPa)。排除标准:1)合并外伤或虹膜新生血管等因素导致的继发性葡萄膜外翻,以及其他合并非获得性眼部异常/全身疾病或综合征的继发性儿童青光眼;2)既往曾行内眼手术。本研究符合赫尔辛基宣言的伦理准则,通过中山大学中山眼科中心伦理委员会审查并通过豁免知情同意申请(2024KYPJ094)。本研究报告2例患者,病例资料如下。
患者男性,24岁,因“右眼视力下降2年伴眼胀眼痛1个月”就诊于中山大学中山眼科中心。2年前无明显诱因出现右眼视力逐渐下降,未规范诊治。近1个月来,患者右眼开始出现眼红眼胀眼痛,就诊于当地医院诊断为“右眼青光眼”,给予局部布林佐胺噻吗洛尔、溴莫尼定、他氟前列素滴眼液治疗,症状无明显好转。为求进一步诊疗来我院就诊。其父母非近亲,家庭成员均健康。患者否认相关疾病家族史,否认早产病史、手术史等。
眼科检查:双眼眼球运动正常,眼睑形态和位置正常,未见明显上睑下垂。裸眼视力:右眼手动/40 cm,左眼0.5,最佳矫正视力(Best corrected visual acuity, BCVA)右眼–3.50 DS/–0.50 DC×50°无提高,左眼为–1.00 DS/–1.00 DC×100°至1.0。眼压:右眼40.0 mmHg,左眼13 mmHg。裂隙灯显微镜检查(图1 A、B)右眼结膜充血,角膜透明,角膜横径12.0 mm,角膜后沉积(keratic precipitates, KP)(-),前房中等深度,房水闪辉(-),瞳孔大小约5.5 mm,对光反应灵敏,瞳孔缘近360°葡萄膜外翻呈棕褐色,晶状体透明,晶状体前囊膜表面可见散在细小棕褐色色素颗粒沉着,眼底检查视乳头界清、色苍白,视杯与视盘直径比约1.0,视网膜平伏;左眼未见明显异常。
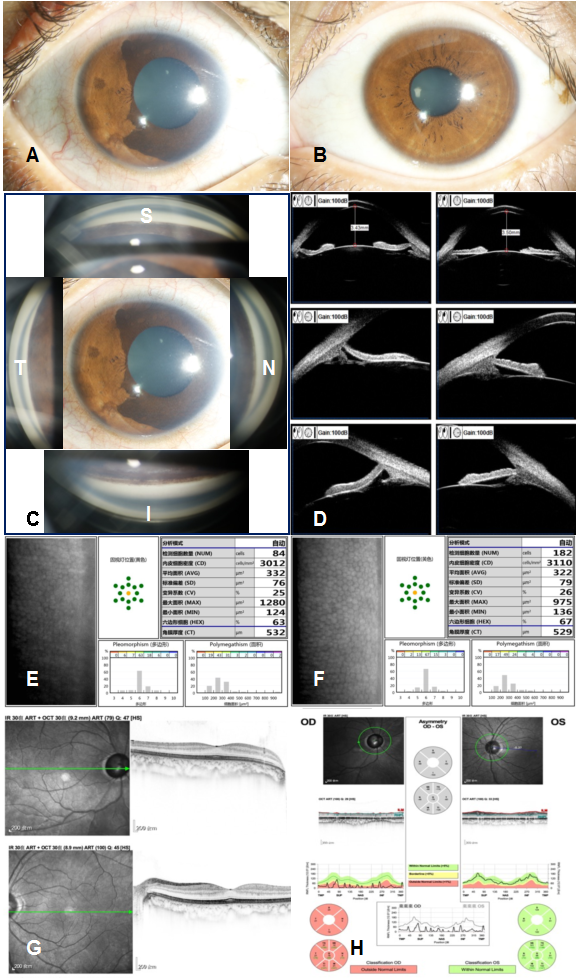
图1 病例1的术前图像
Figure 1 Preoperative images of Case 1
(A) 右眼结膜轻度充血,角膜透明,瞳孔约5.5 mm大小,向鼻侧移位,近360°葡萄膜外翻呈棕褐色覆盖于正常虹膜表面;(B) 左眼眼前段照相,虹膜瞳孔均未见明显异常;(C) 右眼房角镜照相:左、上、右、下图分别为颞侧、上方、鼻侧、下方房角镜图像,中央为眼前段照相,可见全周房角宽角开放,未见明显粘连,上方房角和下方房角的小梁网可见棕褐色色素颗粒沉着;(D) 超声生物显微镜检查: 右眼中央前房深度3.43 mm,周边虹膜后凹(左上图),7点位虹膜根部附着点靠前、房角关闭(左下图),其余全周房角开放(左中图所示为9点位房角)。左眼中央前房深度3.50 mm(右上图),虹膜未见明显异常,9点、3点位房角结构未见明显异常(分别为右中图和右下图);(E,F) 右眼(E)角膜内皮细胞密度、形态、六边形比例与左眼(F)对比未见明显异常;(G) 双眼的黄斑区形态结构均基本正常。(H) 右眼视盘周围神经纤维层厚度各个方位均显著变薄,左眼视盘周围神经纤维层厚度正常。
(A) Anterior segment of the right eye: mild conjunctival congestion, clear cornea, pupil measuring 5.5 mm, corectopia displaced towards the nasal side, with extensive hyperpigmented ectropion uveae covering the normal iris surface; (B) Anterior segment photography of the left eye shows no obvious abnormalities in the iris and pupil; (C) Gonioscopic photographs of the right eye: The left, upper, right, and lower images represent the temporal, superior, nasal, and inferior gonioscopic views, respectively. The central image is an anterior segment photograph. It shows a wide-open angle with no obvious iridotrabecular contact. Pigment granules, brownish in color, can be seen deposited on the trabecular meshwork, primarily in the superior and inferior angles; (D) Ultrasound biomicroscopy: The central anterior chamber depth of the right eye is 3.43 mm, with posterior or concave bowing of the peripheral iris (upper left image). There is anterior iris insertion at the 7 o'clock position (lower left image), while the rest of the angles are open (middle left image shows the angle at the 9 o'clock position). The central anterior chamber depth of the left eye is 3.50 mm, and no abnormalities are observed in the iris (upper right image). The angle structures at the 9 o'clock and 3 o'clock positions show no significant abnormalities (as seen in the middle right and lower right images, respectively); (E, F) The corneal endothelial cell density, morphology, and hexagonal-shaped cell ratio of the right eye (E) show no significant abnormalities compared to the left eye (F); (G) The morphology and structure of the macular region in both eyes are normal; (H) The retinal nerve fiber layer (RNFL) thickness around the optic disc in the right eye is significantly thinned in all quadrants, while the RNFL thickness around the optic disc in the left eye is normal.
结合患者病史及眼科检查,病例1临床诊断:右眼继发性青光眼,右眼先天性葡萄膜外翻,双眼屈光不正。
右眼在最大量局部降眼压药物治疗下(布林佐胺噻吗洛尔、溴莫尼定、他氟前列素滴眼液),眼压仍不能控制(40 mmHg),故予以右眼行小梁切除术,术中使用抗代谢药物丝裂霉素C,浓度为2 mg/5 mL,同时放置调整缝线。
术后第1天,右眼视力从术前手动/40 cm提高至指数/20 cm,眼压6.3 mmHg,上方滤过泡弥散隆起,前房深。术后给予醋酸泼尼松龙滴眼液每天4次,妥布霉素地塞米松眼膏每晚1次。术后1个月内根据眼压、滤过泡、前房情况拆除可调整缝线,术中及术后均未出现并发症。术后1个月时,右眼裸眼视力为手动/30 cm,矫正无提高,眼压10 mmHg。术后6个月时,右眼裸眼视力为手动/30 cm,矫正无提高,眼压7 mmHg(未用药),右眼术后的眼前段照相、UBM、OCT和眼底照相检查结果见图2。
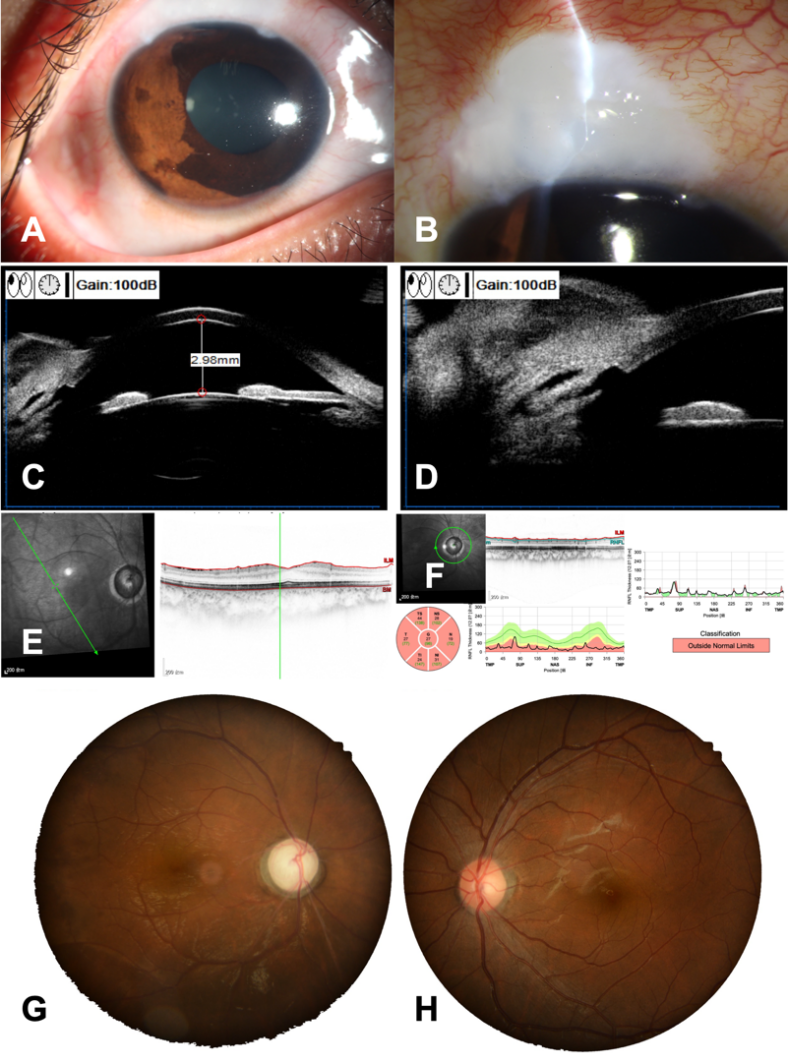
图2 病例1的术后图像
患者男性,11岁,因“体检发现右眼眼压高2月”就诊于中山大学中山眼科中心。2个月前外院体检发现右眼眼压56 mmHg,给予布林佐胺噻吗洛尔、他氟前列素滴眼液治疗,眼压仍不能控制。为求进一步诊疗来我院就诊。患者及家属否认相关疾病家族史,否认早产病史、手术史等。
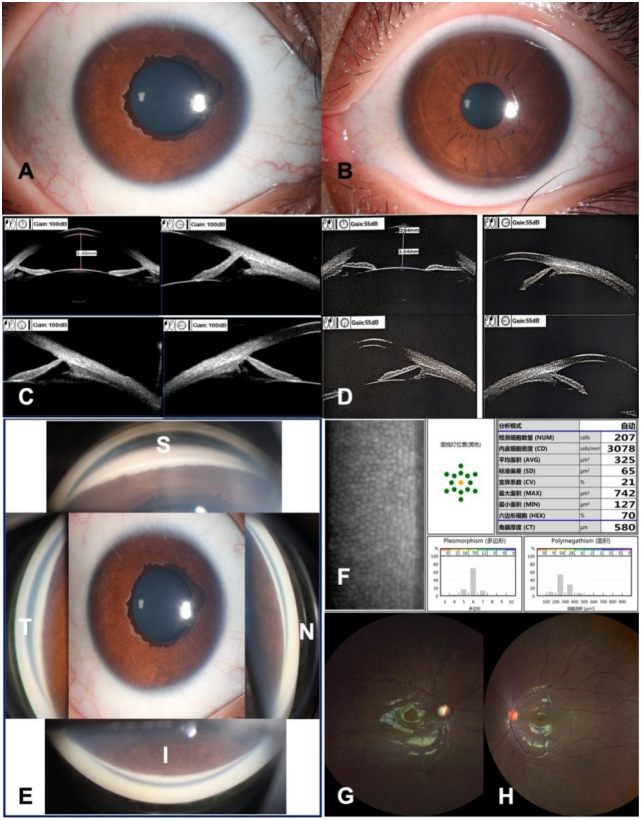
图3 病例2的术前图像
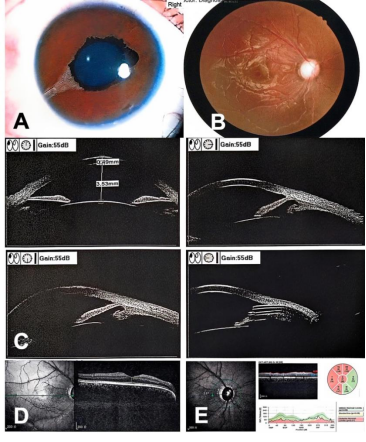
图4 病例2的术后图像
|
发表时间 |
例数 (人/眼) |
|||||||||
|
American Journal of Ophthalmology |
1978 |
1/1 |
成人 |
男 |
单眼 |
开角型 |
药物治疗 |
2年 |
眼压控制 |
|
|
Albrecht von Graefes Archiv für klinische und experimentelle Ophthalmologie |
1979 |
2/2 |
儿童 |
1例女 1例男 |
房角发育异常 |
1例多次房角切开术后行青光眼环钻术;1例房角切开后行睫状体冷冻术 |
眼压控制 |
|||
|
Ritch[6] |
Ophthalmology |
1984 |
7/7 |
2例成人 5例儿童 |
4例男 3例女 |
单眼 |
开角型 |
6例继发性青光眼行小梁切除术;1例行激光小梁成形术 |
/ |
眼压控制 |
|
Hertzberg[25] |
Australian And New Zealand Journal of Ophthalmology |
1985 |
1/2 |
儿童 |
男 |
双眼 |
开角型 |
滤过手术 |
12年 |
眼压控制 |
|
Dowling[10] |
Ophthalmology |
1985 |
9/9 |
7例男 |
单眼 |
房角发育异常 |
4个月-13年 |
1眼行房角切开术后眼压控制不佳,后行眼球摘除;8例眼压控制; |
||
|
叶[12] |
眼科新进展 |
1986 |
3/4 |
1例成人2例儿童 |
1例女 2例男 |
2例单眼1例双眼 |
开角型 |
3眼行巩膜灼瘘术;1眼行小梁切除术 |
3-5年 |
眼压控制 |
|
Futterweit[26] |
JAMA |
1986 |
1/1 |
儿童 |
男 |
单眼 |
开角型 |
氩激光小梁成形术后行小梁切除术 |
/ |
眼压控制 |
|
Khorram[27] |
1997 |
1/1 |
儿童 |
男 |
闭角型 |
外路小梁切开术 |
2年5个月 |
眼压控制 |
||
|
Ophthalmologica |
1998 |
1/1 |
儿童 |
男 |
单眼 |
房角发育异常 |
小梁切除术 |
/ |
眼压控制 |
|
|
Mandal[28] |
Ophthalmic Surgery and Lasers |
1999 |
1/1 |
儿童 |
女 |
单眼 |
房角发育异常 |
/ |
眼压控制 |
|
|
Bansal[29] |
British Journal of Ophthalmology |
2002 |
2/2 |
儿童 |
男 |
单眼 |
开角型 |
小梁切除术 |
/ |
眼压控制 |
|
Sethi[19] |
Eye |
2005 |
1/2 |
成人 |
男 |
双眼 |
房角发育异常 |
小梁切除术 |
3个月 |
眼压控制 |
|
Harasymowycz[2] |
2006 |
1/1 |
儿童 |
女 |
单眼 |
开角型 |
小梁切除术 |
3个月 |
眼压控制 |
|
|
Archives of Ophthalmology |
2006 |
1/1 |
儿童 |
男 |
单眼 |
房角发育异常 |
深层巩膜切除联合小梁切开术 |
3个月 |
眼压控制 |
|
|
Monaco[31] |
Journal of Pediatric Ophthalmology & Strabismus |
2009 |
1/1 |
儿童 |
女 |
单眼 |
房角发育异常 |
小梁切除术 |
2年 |
眼压控制 |
|
刘[13] |
中华眼科杂志 |
2009 |
10/14 |
3个月-30岁 |
/ |
4例双眼 |
闭角型 |
12只眼行小梁切除术 |
4个月-6年 |
10眼的眼压控制良好,1例(2眼)合并晶状体半脱位行小梁切除术后眼压失控,行双眼睫状体光凝术后控制 |
|
2011 |
1/2 |
儿童 |
女 |
双眼 |
房角发育异常 |
双眼小梁切除术 |
4年 |
眼压控制 |
||
|
Edward[5] |
Ophthalmology |
2012 |
2/2 |
儿童 |
1例男性1例女性 |
单眼 |
闭角型 |
小梁切除术 |
/ |
2例眼压均控制不佳,后行眼球摘除术 |
|
郑[32] |
中国实用眼科杂志 |
2012 |
1/1 |
儿童 |
女 |
单眼 |
闭角型 |
小梁切除术 |
1年 |
眼压控制 |
|
杨[33] |
眼科 |
2012 |
1/1 |
成人 |
女 |
单眼 |
闭角型 |
2次小梁切除术 |
6个月 |
眼压控制 |
|
Laaks[34] |
2013 |
1/1 |
儿童 |
男 |
单眼 |
闭角型 |
小梁切开术 |
3个月 |
眼压控制 |
|
|
International Ophthalmology |
2014 |
1/1 |
儿童 |
男 |
单眼 |
/ |
药物治疗 |
1年 |
眼压控制 |
|
|
杨[36] |
2014 |
1/2 |
儿童 |
男 |
双眼 |
右眼药物治疗,左眼行小梁切除术; |
3个月 |
眼压控制 |
||
|
Kumari[21] |
International Ophthalmology |
2018 |
1/1 |
儿童 |
女 |
单眼 |
房角发育异常 |
小梁切除术 |
3个月 |
眼压控制 |
|
Wang[15] |
American Journal of Ophthalmology Case Reports |
2018 |
3/3 |
儿童 |
单眼 |
闭角型 |
3眼均行引流阀植入术 |
/ |
术后3个月,3眼均出现引流阀周围纤维包裹:2例行睫状体冷冻术、1例行小梁切除术后,眼压控制 |
|
|
Lim[4] |
Journal of AAPOS |
2020 |
3/3 |
单眼 |
开角型 |
小梁切除术 |
5-15年 |
眼压控制 |
||
|
Venkataraman[37] |
American Journal of Ophthalmology Case Reports |
2020 |
1/1 |
儿童 |
女 |
单眼 |
房角发育异常伴小梁网色素沉着 |
药物治疗 |
1个月 |
眼压控制 |
|
黄[39] |
中华眼视光学与视觉科学杂志 |
2020 |
1/1 |
成人 |
女 |
单眼 |
房角发育异常 |
药物治疗 |
/ |
眼压控制不佳 |
|
Kaushik[38] |
American Journal of Ophthalmology |
2021 |
10/20 |
新生儿 |
双眼 |
房角发育异常 |
2只眼行房角切开,18只眼行小梁切开联合小梁切除术 |
1年 |
6只眼眼压控制在16mmHg以下(小于2种降眼压药物); 14只眼眼压控制不佳; |
|
|
Singh[17] |
2021 |
1/1 |
儿童 |
男 |
单眼 |
房角发育异常 |
小梁切开联合小梁切除术 |
7个月 |
眼压控制 |
|
|
Chen[40] |
Frontiers in Medicine |
2022 |
1/2 |
成人 |
男 |
双眼 |
房角发育异常 |
右眼行微导管辅助下外路小梁切开术,左眼行二氧化碳激光辅助的深层巩膜切除术 |
2年 |
眼压控制 |
|
Esfandiari[41] |
American Journal of Ophthalmology Case Reports |
2022 |
1/1 |
儿童 |
男 |
单眼 |
闭角型 |
引流阀植入术 |
29个月 |
眼压控制 |
|
Jacobson[1] |
American Journal of Ophthalmology |
2022 |
8/11 |
儿童 |
5例单眼 3例双眼 |
8眼闭角型 1眼开角型 |
7只眼行小梁切开术;1只眼行小梁切开联合小梁切除术;2只眼行青光眼引流阀植入术;1只眼行小梁切除术 |
0.2-19年 |
除1只眼行小梁切开术后眼压控制,其余10只眼均需多次抗青光眼手术后眼压控制 |
|
|
Thananjeyan[42] |
Ophthalmic Genetics |
2022 |
1/1 |
儿童 |
男 |
单眼 |
/ |
小梁切除术 |
3个月 |
眼压控制 |
|
Incandela[43] |
2023 |
1/1 |
成人 |
女 |
单眼 |
房角发育异常 |
氩激光小梁成形术联合药物治疗 |
12个月 |
眼压控制 |
|
|
Mandal[11] |
European Journal of Ophthalmology |
2023 |
21/26 |
6天-19岁(中位数7岁) |
10例男性,11例女性 |
16例单眼,5例双眼 |
房角发育异常 |
17眼行小梁切开联合小梁切除术;5眼行小梁切除术;3眼行经巩膜睫状体光凝术;1眼行眼内容剜除术 |
随访中位数51.1个月(7-244.6个月) |
除1眼行小梁切开联合切除术、2眼行经巩膜睫状体光凝术的眼压控制不佳外,其余22例眼压控制 |
|
许[14] |
中华眼科杂志 |
2024 |
6/6 |
4例儿童2例成人 |
3例男性3例女性 |
单眼 |
闭角型 |
6眼均行穿透性Schlemm管成形术:5眼术中全周穿通Schlemm管,1眼(3年前曾行小梁切开联合小梁切除)术中未能全周穿通Schlemm管,行Schlemm管扩张) |
1年 |
5眼全周穿通Schlemm管,术后眼压控制;1眼术中未能全周穿通Schlemm管,于术后6个月眼压失控,后行青光眼引流阀植入术 |


点击右上角菜单,浏览器打开下载